外科
Surgery
「安全かつ確実に」を
第一に考えた治療を

外科とは
Department of Surgery
消化器(食道、胃・十二指腸、大腸、肝臓、胆道、膵臓)悪性腫瘍に対する外科治療を中心に、その他、甲状腺、乳腺、ヘルニアなどの体表外科、痔核痔瘻治療など、幅広い領域で治療を行っております。 また、急性虫垂炎、消化管穿孔、急性胆嚢炎などの腹部救急症例に関しても夜間、休日を問わず緊急手術を行う体制をとり、地域の救急医療に貢献しています。 外科という分野は患者様に手術という侵襲を加えて治療をすることが前提です。患者様一人ひとりの病状に応じて、侵襲を上回るメリットが得られるよう、また、開腹手術と腹腔鏡下手術の特徴を十分に活かして、 合理的な治療を行ってまいります。 「安全かつ確実に」を第一に考えた治療を提供するべく、スタッフ共々努力していきたいと思います。
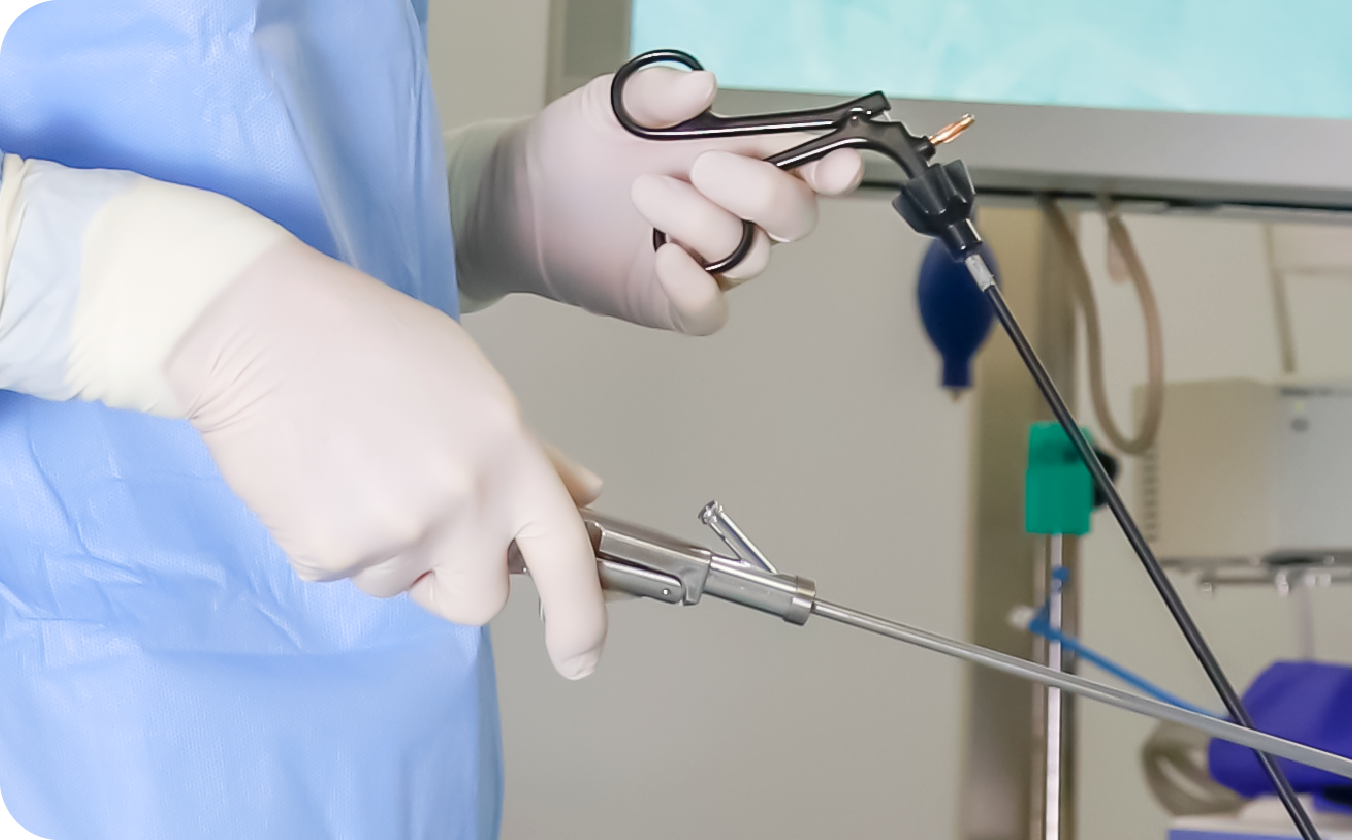
腹腔鏡下手術のご紹介
Laparoscopic Surgery
当院では、従来の開腹手術に比べ、小さな手術創で行う腹腔鏡下手術を積極的に導入しています。 腹腔鏡下手術は、内視鏡外科手術とも呼ばれ、現在の外科手術の主流となっている手術方法です。 腹腔に小さな傷口をいくつか開けて、それぞれに腹腔鏡(内視鏡)や鉗子などを挿入し、モニター画像を見ながら、医師が何本かの鉗子を操作して手術を行います。 入院日数や生活復帰までには個人差がありますが、一般的には、開腹手術より短い時間で退院することが可能です。 なお、腹腔鏡下手術は、ファイバースコープを使って胃や大腸のポリープ切除などを行う、いわゆる内科的内視鏡手術とは全く異なる手術方法です。
胆嚢摘出術
腹腔鏡下胆嚢摘出術は年間100例以上行っており、例年開腹移行率1.8%(全国平均4%)と良好な結果をおさめています。 急性胆嚢炎に対する緊急手術を除けば、通常3泊4日で手術が可能です。 また、炎症の無い症例に対しては、一つの穴だけで行う単孔式腹腔鏡下胆嚢摘出術も行っております。 また、総胆管結石や先天性胆道拡張症に対する腹腔鏡手術も行っており、こちらも良好な成績であり学会に報告を行っています。
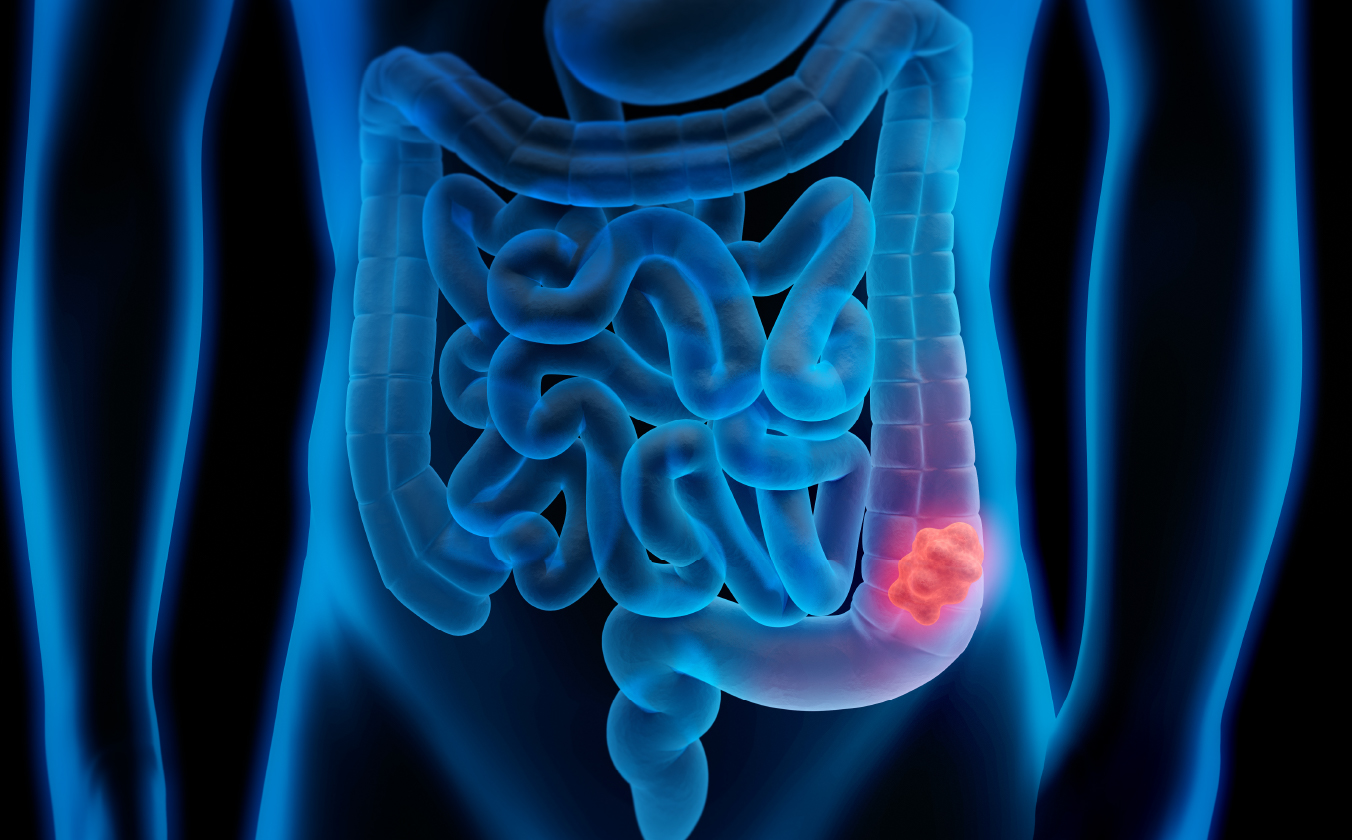
大腸疾患
結腸癌、直腸癌に関しては、ほとんどを腹腔鏡下手術で行っています。 2021年度の実績は、腹腔鏡下結腸切除術91例、腹腔鏡下低位前方切除23例、腹腔鏡下直腸切断術5例でした。 術後、退院までの目安は6~8日です。 特に直腸癌に関しては手術支援ロボットDa Vinciを用いたロボット支援下手術を第一選択としています。 ロボット支援下手術は、根治性(がんをしっかり治すこと)を損なわない範囲で自律神経を温存することにより、排尿障害や性機能障害を軽減させます。 また、肛門括約筋機能を温存して永久人工肛門をなるべく回避しています。 肛門温存に関しては術後の生活の質を考えながら行いますので、他院で肛門を残せないと判断された患者様もお気軽にご相談ください。
胃・十二指腸疾患
胃癌に関しては、根治性を確保しながら、少しでも残せるのであれば胃を残すことをコンセプトとし、手術の方針を決定しています。 2021年度の実績は、腹腔鏡下胃全摘術と腹腔鏡下幽門側胃切除14例、腹腔鏡下噴門側胃切除術8例、であり、そのほとんどを腹腔鏡下手術で行っています。 術後退院までの目安は、腹腔鏡下胃全摘術、腹腔鏡下噴門側胃切除術で8~10日、腹腔鏡下幽門側胃切除で6~8日、となっています。また、胃粘膜下腫瘍に関しては、 単孔式胃内手術や、内視鏡合同胃局所切除術(LECS)も導入しており、最適な術式を提供できる体制をとっております。
食道癌
従来の食道癌手術では、開胸操作を伴うため、呼吸器関連合併症が問題と言われていました。しかし、胸腔鏡下手術は開胸操作を伴わないため、肺炎等の呼吸器合併症は減少しています。 県内でもこの手術を導入している施設は限られており、当院では元東海大学消化器外科小澤壯治教授に指導に来ていただきながら、2017年より導入を開始し、2021年度末までに15例に施行し、良好な成績を収めています。
肝臓癌、胆嚢癌
肝臓、肝内胆管、肝門部胆管、胆嚢に発生した悪性腫瘍に対して、肝切除を行います。肝臓は再生する臓器なので、正常肝なら3割から4割残せれば術後肝不全の発生率が低いことが分かっています。そこで、まず手術後に残る肝臓の大きさをCT検査で計測します。残肝容積が不足する場合は、あらかじめ切除側の栄養血管(門脈)を塞栓物質で詰める門脈塞栓術を行うことがあります。門脈塞栓術を施行した後、約3週間後に再度CT検査で残肝容積が十分と判断されれば、肝切除を行うことになります。さらに、病変を確実にすべて取り除くため、CT検査の画像から肝臓や周囲血管の詳細な3D画像を作成し、綿密なシミュレーションを行います。
肝臓癌に対する肝切除術も腹腔鏡下手術を第一選択としています。従来の開腹手術では、肝切除を行うにあたり、その解剖学的位置から非常に大きな手術創を必要としていました。そのため肝切除は腹腔鏡下手術の恩恵の非常に大きな領域となります。当院では全国の主要な病院で構成される肝臓内視鏡外科研究会の前向き他施設共同研究に参加し、質の担保を行っています。2021年度の実績は腹腔鏡下肝部分切除術が6例でした。また、一定の手術件数をクリアした病院のみでしか保険診療上施行できない、腹腔鏡下肝亜区域切除(3例)、腹腔鏡下肝区域切除(2例)、腹腔鏡下肝葉切除(3例)も導入しており、大学病院と連携を取りながら行っております。
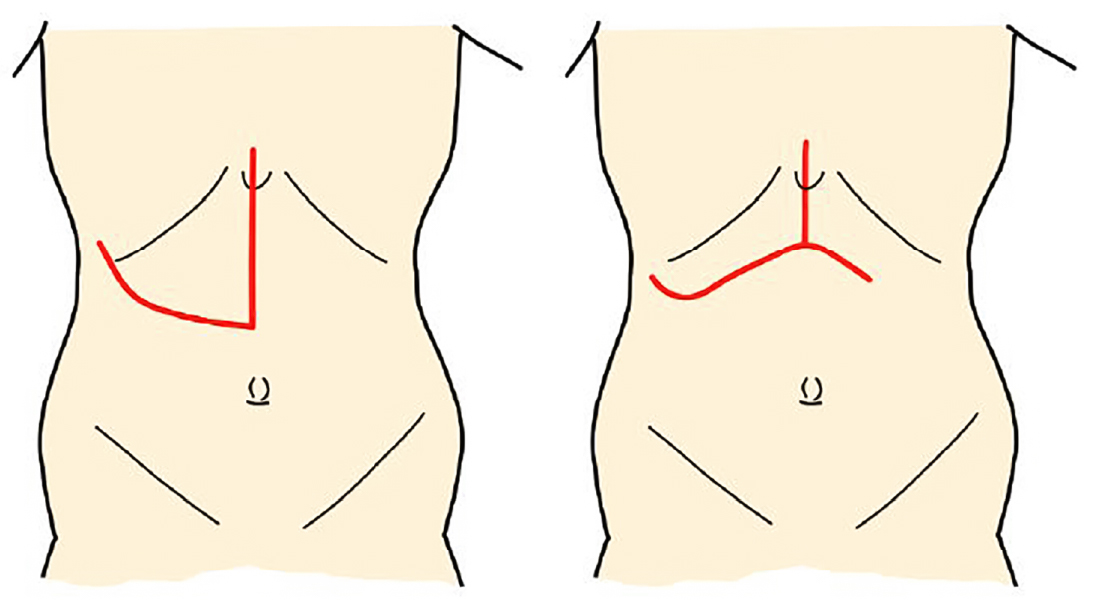
開腹肝切除の手術創
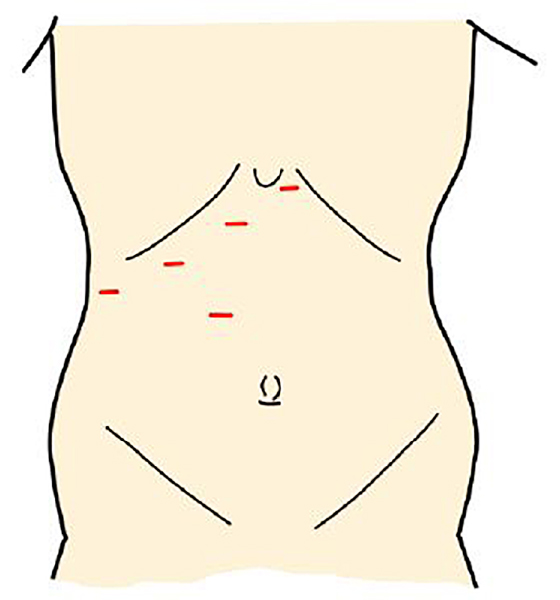
腹腔鏡下肝切除の手術創
膵臓癌
膵臓、遠位胆管、十二指腸に発生した悪性腫瘍に対して、膵切除を行います。 病変を完全に取りきることができると判断した場合は、近傍の主要血管である門脈や腹腔動脈の合併切除を積極的に行っています。 切除が困難な症例には、抗癌剤による全身化学療法や、放射線を併用した化学放射線療法を行い、病変の縮小や遠隔転移が出現しないことを確認した後に根治手術を行っています。 またMRIやPET-CTを行い、微小遠隔転移の検出に努めています。これにより根治切除の可能性を高め、不要な手術侵襲を極力回避することが可能になってきました。 膵体尾部の悪性度腫瘍に対しては、2018年4月より腹腔鏡下尾側膵切除を導入し、入院期間の短縮や出血量の低下など、良好な結果をおさめています。
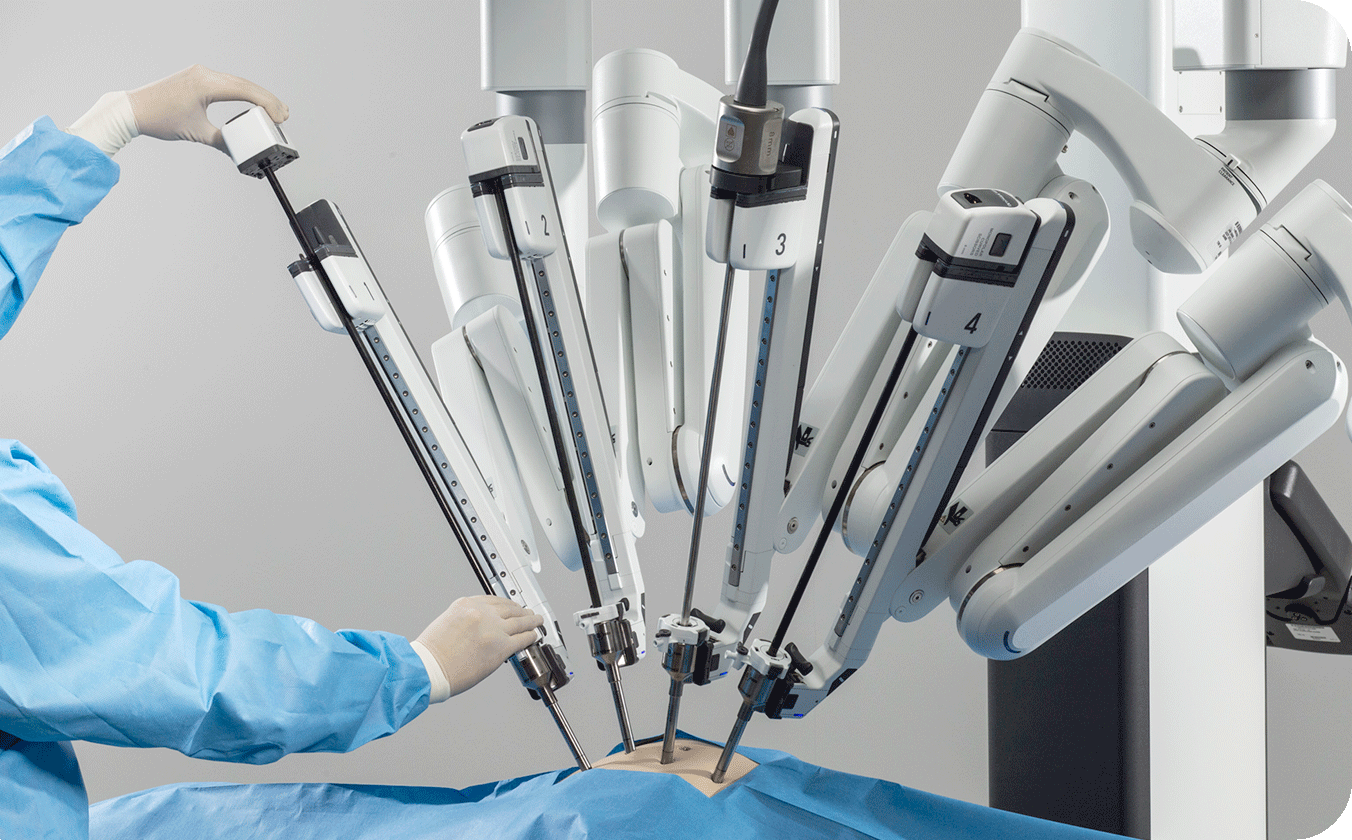
ロボット支援下手術
(ダ・ヴィンチ手術)の
ご紹介
Robot-assisted Surgery (da Vinci Surgery)
ロボット支援手術は、インテュイティブサージカル社が開発した手術支援ロボット「ダ・ヴィンチ」を使った新しい手術方法です。従来の開腹手術、腹腔鏡下手術に加え、第3の手術方法を提供します。 患者様のお腹にポートと呼ばれる小さな傷口を開けて、そこから遠隔操作でロボットの手(インストゥルメント)を入れて手術を行います。 医師は、内視鏡カメラがとらえた3D画像を見ながら、ロボットを操作します。出血量を抑え、術後の疼痛を減らし、合併症のリスクを低減できるなどのメリットがあります。
違いは、保険適応手術「手術支援ロボット“ダ・ヴィンチ”」を選んだからです
術後の痛みが少ない
メッシュの固定に特殊な固定器具を使わなくて済むため、術後の痛みも少ないとされています。
機能の温存が可能
ロボットの操作性の向上により、様々な身体機能の温存が期待できます。
回復が早い
小さな傷口しか残さないため、術後の回復が比較的早い傾向にあります。
ロボット支援下直腸がん手術
ロボット支援による直腸手術は、通常の腹腔鏡手術をロボット支援下に行うものです。 ロボットにより繊細で精密な手術が行えるため、根治性、肛門・排尿・性機能などの機能温存の向上が期待されています。 従来の開腹手術と比較して、通常の腹腔鏡手術と同様に、傷が小さく痛みが軽度で、手術後の回復が早い、手術中の出血量が少ないなどの利点があります。 ロボット支援で行う手術操作は、(1)実際の手の動きが鉗子に反映される直感的な操作、(2)人間の手の動きを模倣した多関節を持った鉗子であり、人間の手以上の自由な動き、 (3)実際の手の動きを最大5:1まで縮尺して鉗子を動かすことによる繊細な動作が可能になります。骨盤の深いところを操作する直腸手術の場合では、 このようなロボットの特性により、より簡単に、より繊細な操作が行えます。ロボット手術は腹腔鏡手術と比較して、開腹移行(癒着、がんの浸潤により、手術中に開腹手術に切り替えること)が少ない、 出血量が少ない、術後の排尿・性機能が早期に回復することが報告されています。また、2022年4月より保険収載となった結腸癌手術も2022年6月より開始しました。ご希望があれば担当医へお問い合わせください。
ロボット支援下ヘルニア手術
鼠経ヘルニアの修復術には様々な手術法がありますが、腹腔鏡下手術(TAPP)は、傷の痛みが少なく、解剖学的把握がしやすいため、広く普及してきました。 しかし、鉗子の動作制限があることから技術的に難易度が高い手術となります。そこで、腹腔鏡下手術でありながら、人の手に近い動作ができる手術支援ロボットを用いることで、 痛みが少ないうえに、より正確な手術が可能となります。米国では年間5万件以上行われている手術であり、その利点や安全性は証明されており、 本邦では現時点で保険適用の手術ではありませんが、数ある手術法の中で最善の手術法ではないかと考えております。当院では2021年11月からこの手術を導入し、良好な成績をおさめています。
手術実績
Surgery Performance
■ 外科手術実績【2024】
一般消化器外科手術
| 手術分類 | 総例数 | 術式 | 手術件数 | 内、鏡視下 |
|---|---|---|---|---|
| 食道手術 | 4 | 胸部食道全摘・後縦隔経路胃管再建 | 4 | 2 |
| 胃切除術 | 24 | 胃全摘 | 3 | 3 |
| 噴門側胃切除 | 0 | 0 | ||
| 幽門側胃切除 | 17 | 17 | ||
| 部分切除 | 4 | 4 | ||
| 大腸(直腸/肛門含む) | 135 | 大腸亜全摘 | 2 | 0 |
| 結腸切除 | 90 | 80 | ||
| 直腸前方切除 | 33 | 33 | ||
| 直腸切除+人工肛門造設 | 7 | 5 | ||
| 腹会陰式直腸切除術(Miles) | 3 | 3 | ||
| 骨盤内臓器全摘 | 0 | 0 | ||
| 小腸 | 35 | 癒着剥離 | 27 | 18 |
| 腸切除 | 8 | 5 | ||
| 上部消化管穿孔 | 3 | 穿孔部閉鎖(縫合閉鎖/大網充填)等 | 3 | 2 |
| 下部消化管穿孔 | 1 | 直腸切除+人工肛門造設等 | 1 | 1 |
| 小腸穿孔 | 1 | 小腸部分切除術 | 1 | 0 |
| バイパス手術 (胃-空腸吻合/胆管-空腸吻合など) |
5 | 胃空腸、胆管空腸吻合など | 5 | 3 |
| 急性虫垂炎手術 | 83 | 虫垂切除(盲腸切除を含む) | 83 | 83 |
| 肝切除 | 21 | 部分切除 | 8 | 7 |
| 外側区域切除 | 2 | 2 | ||
| 亜区域切除 | 3 | 3 | ||
| 区域切除 | 4 | 3 | ||
| 葉切除 | 4 | 3 |
| 手術分類 | 総例数 | 術式 | 手術件数 | 内、鏡視下 |
|---|---|---|---|---|
| 胆道系手術 | 128 | 胆嚢切除 | 128 | 124 |
| 胆嚢切除/総胆管切開採石 | 0 | 0 | ||
| 胆嚢切除/肝外胆管切除再建 | 0 | 0 | ||
| 膵臓切除 | 19 | 膵全摘 | 1 | 0 |
| 膵頭十二指腸切除 | 11 | 0 | ||
| 膵体尾部脾臓切除 悪性 | 4 | 4 | ||
| 膵体尾部脾臓切除 良性 | 1 | 1 | ||
| 脾動静脈温存膵体尾部切除 | 2 | 2 | ||
| 後腹膜腫瘍 | 1 | 後腹膜腫瘍摘出術 | 1 | 0 |
| ヘルニア手術 | 164 | 鼠径/大腿ヘルニア | 140 | 94 |
| 腹壁瘢痕ヘルニア | 15 | 10 | ||
| 臍ヘルニア | 5 | 1 | ||
| 閉鎖孔ヘルニア | 4 | 0 | ||
| 体表腫瘤切除 (表在リンパ節切除生検含む) |
28 | 皮膚・皮下腫瘍摘出 | 28 | 0 |
| その他 | 161 | CVポート造設/抜去 | 41 | 0 |
| 人工肛門造設/閉鎖 | 27 | 11 | ||
| 胃瘻造設術 | 0 | 0 | ||
| 切開排膿/デブリなど | 5 | 0 | ||
| 気管切開 | 8 | 0 | ||
| その他 | 80 | 24 | ||
| 小計Ⅰ | 一般消化器外科領域 | 813 | 548 | |
■ 手術年別推移【2024-2023】
| 術式 | 2024年 | 2023年 | ||
|---|---|---|---|---|
| 手術件数 | 内、鏡視下 | 手術件数 | 内、鏡視下 | |
| 食道切除 | 4 | 2 | 1 | 1 |
| 胃十二指腸切除 | 24 | 24 | 22 | 21 |
| 大腸(直腸・肛門管含む)切除 | 136 | 122 | 124 | 112 |
| 良性 | 31 | 20 | ー | ー |
| 悪性 | 105 | 102 | ー | ー |
| イレウス手術 | 35 | 23 | 41 | 35 | 上部消化管穿孔手術 | 3 | 2 | 6 | 6 |
| バイパス手術(胃空腸、胆管空腸など) | 5 | 3 | 8 | 4 |
| 虫垂切除 | 83 | 83 | 93 | 93 |
| 直腸・肛門疾患(良性)手術 | 19 | 0 | 16 | 0 |
| 肝臓疾患切除 | 22 | 19 | 22 | 18 |
| 胆道疾患切除 | 128 | 124 | 122 | 118 |
| 良性 | 126 | 124 | 117 | 117 |
| 悪性 | 2 | 0 | 5 | 1 |
| 膵臓疾患手術 | 19 | 7 | 29 | 8 |
| 脾臓疾患/門脈圧亢進症手術 | 0 | 0 | 0 | 0 |
| 腹腔内腫瘍切除 | 0 | 0 | 0 | 0 |
| 後腹膜腫瘍切除 | 0 | 0 | 0 | 0 |
| 甲状腺/副甲状腺切除 | 0 | 0 | 0 | 0 |
| ヘルニア手術 | 164 | 105 | 181 | 121 |
| 体表腫瘍切除 | 26 | 0 | 40 | 0 |
| その他 | 145 | 34 | 149 | 28 |
| 合計 | 813 | 548 | 864 | 575 |
■ ロボット支援下手術年別推移【2024-2023】
| 術式 | 2024年 | 2023年 |
|---|---|---|
| 腹腔鏡下肝切除術 | 6 | 2 |
| 腹腔鏡下膵体尾部腫瘍切除術 | 7 | 8 |
| 腹腔鏡下結腸悪性腫瘍切除術 | 18 | 15 |
| 腹腔鏡下直腸切除・切断術 | 33 | 26 |
| 腹腔鏡下鼠径ヘルニア手術(自由診療) | 8 | 8 |
| 腹腔鏡下直腸脱手術(自由診療) | 1 | 0 | 合計 | 73 | 59 |
医師のご紹介
Our Doctors

院長補佐
鶴田 好彦[常勤]
Yoshihiko Tsuruta
- ◎専門分野
外科一般/消化器外科
- ◎資格
-
・日本外科学会専門医
・日本プライマリ・ケア連合学会 指導医
・厚生労働省認定 医療安全管理者
・明日の医療の質向上をリードする
医師養成プログラム(ASUISHI)第4期修了
・麻酔科標榜医
・米国医師免許 (ECFMG certificate, USMLE Step1, Step2, Step3)
- ◎略歴
1997年東京大学卒業

副院長
峯田 章[常勤]
Sho Mineta
- ◎専門分野
消化器外科
- ◎資格
-
・日本外科学会専門医・指導医
・日本消化器外科学会専門医・指導医
・日本肝胆膵外科学会高度技能指導医
・日本内視鏡外科学会技術認定医
・日本消化器病学会専門医・指導医
・日本消化器内視鏡学会専門医・指導医
・日本肝臓学会専門医・指導医
・日本ロボット外科学会専門医(国内B)
・日本胆道学会指導医
・日本がん治療認定医機構がん治療認定医
- ◎略歴
1995年日本医科大学卒業

外科部長
北里 憲司郎[常勤]
Kenjiro Kitasato
- ◎専門分野
外科一般/消化器外科
- ◎資格
-
・日本外科学会専門医
・日本内視鏡外科学会技術認定医
・日本消化器内視鏡学会専門医・指導医
・日本肝臓学会専門医・指導医
・日本消化器外科学会専門医・指導医
・日本消化器外科学会
消化器がん外科治療認定医
・検診マンモグラフィ読影認定医
・日本肝胆膵外科学会評議員
・日本内視鏡外科学会評議員
・日本ロボット外科学会
Robo-Doc Pilot(国内B)
・日本がん治療認定医機構
がん治療認定医
・日本腹部救急医学会 腹部救急認定医
・日本内視鏡外科学会ロボット支援手術プロクター(消化器・一般外科)
- ◎略歴
2000年山梨医科大学卒業

外科部長
太田 智之[常勤]
Tomoyuki Ota
- ◎専門分野
外科一般
- ◎資格
-
・日本外科学会専門医・指導医
・日本内視鏡外科学会技術認定医(消化器・一般外科)
・日本消化器外科学会専門医・指導医
・日本消化器病学会専門医
・消化器がん外科治療認定医
・日本がん治療認定医機構がん治療認定医
・日本腹部救急医学会 腹部救急教育医・認定医
・腹部救急医学会評議員
・外科系連合学会評議員
・日本ヘルニア学会評議員
・ATOMインストラクター
・AHA・BLS・ACLSインストラクター
- ◎略歴
2001年弘前大学卒業

外科医長
アディクリスナ ラマ[常勤]
Adikrisna Rama
- ◎専門分野
外科一般/消化器外科
- ◎資格
-
・日本外科学会専門医
・日本消化器外科学会専門医・指導医
・日本消化器内視鏡学会専門医
・日本消化器病学会専門医・指導医
・日本肝臓学会専門医
・消化器がん外科治療認定医
・日本がん治療認定医機構がん治療認定医
・日本腹部救急医学会腹部救急認定医
・日本医師会認定産業医
- ◎略歴
2003年東京医科歯科大学卒業

外科医長
伊古田 正憲[常勤]
Masanori Ikota
- ◎専門分野
外科一般
- ◎資格
-
・日本外科学会専門医
・日本消化器病学会専門医・指導医
・消化器内視鏡学会専門医
・日本肝臓学会専門医
・日本消化器外科学会専門医
・消化器がん外科治療認定医
- ◎略歴
2004年宮崎大学卒業

外科医長
村田 一平[常勤]
Ippei Murata
- ◎専門分野
外科一般/消化器外科
- ◎資格
-
・日本外科学会専門医・指導医
・日本消化器外科学会専門医・指導医
・日本消化器外科学会消化器がん
外科治療認定医
・日本がん治療認定機構がん治療認定医
・検診マンモグラフィ読影認定医
・日本食道学会 食道科認定医
・日本腹部救急医学会 腹部救急認定医
・日本胸部外科学会 専門医会員
・日本医師会認定健康スポーツ医
・AHA・ACLSプロバイダー
・JATECプロバイダー
・全国がん(成人病)センター協議会
がん診療研修課程修了
(神奈川県立がんセンター 消化器外科)
・日本臨床外科学会
国内外科研修消化管外科コース修了
(東海大学消化器外科 食道班)
- ◎略歴
2007年琉球大学卒業
DOCTOR
外科医長
篠塚 恵理子[常勤]
Eri Shinozuka
- ◎専門分野
大腸
- ◎資格
-
・日本外科学会専門医
・日本食道学会食道科認定医
・日本消化器外科学会専門医・指導医
・日本消化器外科学会消化器がん外科治療認定医
・がん治療認定医
・日本消化器病学会専門医
- ◎略歴
2008年日本医科大学卒業
DOCTOR
外科医師
木村 直暉[常勤]
Naoki Kimura
- ◎専門分野
消化器外科
- ◎略歴
2021年獨協医科大学卒業

名誉顧問
加納 宣康
Nobuyasu Kano
- ◎略歴
1976年岐阜大学医学部卒業


